Editorial: “La clínica es soberana…”
| |
| |
 |
“El niño enfermo”.
Arturo Michelena |
El desarrollo vertiginoso de la medicina, en las dos últimas décadas, nos ha llevado a un abuso de técnicas diagnósticas costosas, que aunque no invasivas producen en algunos pacientes angustia y preocupación, también en algunos casos pueden provocar otros problemas médicos, como los que comentábamos en la edición Nº 117 del viernes 16 de junio.
Este comentario editorial del día de hoy se centra en la inquietud que nos produce el abandono de la clínica y la semiología como métodos diagnosticos en dermatología. Es relativamente frecuente cuando estamos frente a un caso la escasa discusión clínica (tipo de lesión, distribución, forma de presentación, etc.) que hacemos del mismo, casi inmediatamente solicitamos un estudio histopatológico o imagenológico, por ejemplo, y focalizamos la controversia en los exámenes complementarios más que en la misma historia de la enfermedad. Esta forma de enfocar al enfermo dermatológico esta relacionada más con la masificación de la asistencia médica, en donde el tiempo necesario para cada paciente es sumamente importante, sobre todo en países desarrollados en donde el enfermo pierde su nombre y se transforma en un número o una clave. La medicina dermatológica ha sido y es fundamentalmente clínica, el entrenamiento básico de la mayoría de los dermatólogos es a través de la vista y mientras más vemos más acumulamos datos visuales en nuestra memoria que nos permiten plantear diagnósticos, claro está después lo corroboraremos con los exámenes.
Por otra parte, no podemos desconocer los avances tecnológicos de los últimos años, los sofisticados métodos inmunológicos, marcadores de células, la imagenología que literalmente hace una disección en todos los planos del cuerpo humano, la detección del ADN por biología molecular y la manipulación de este para crear vacunas y otras formas de tratamiento, son algunos ejemplos vitales de esta larga lista a los que definitivamente no podemos ser indiferentes.
Pero, lo que planteamos es, un equilibrio racional entre estas formas de abordar al paciente, no caer en un estudio insensato y mecánico que además de ser costoso nos aleja de la discusión inteligente y amena. En este sentido exhortamos a los residentes y colegas en general a incursionar en las discusiones clínicas echando mano de toda esta experiencia acumulada como médicos dermatólogos en este inconmensurable mundo de señales y claves que es la piel.
Los editores.
|
|
1. Retos diagnósticos y Retos Terapéuticos en esta Edición |
1.1.- Retos diagnostico y terapéutico. Lesión anular pápulo-eritemato descamativa, de evolución cíclica, en tronco y miembros superiores, con 8 años de evolución. Presentado por: Rolando Hernández Pérez (Dermatólogo), Carmen J. Montilla Montilla (Dermatólogo), Marisela Acosta Casanova (Anatomopatólogo), Hospital General “Dr. Luis Razetti”. Barinas. Venezuela.
|
Se trata de un paciente de 34 años de edad, pequeño productor agropecuario, natural y procedente del medio rural (La Colonia-pié de monte andino) quien consulta por una erupción tipo placa en tronco y miembros superiores de 8 años de evolución. Al examen dermatológico observamos placas anulares, arciforme, lineales, de bordes más activos, pápulo-pustuloso, descamativos, asintomáticas, con tendencia a la expansión centrífuga e involución central con hipocromias residuales, de evolución cíclicas desde hace 8-10 años, con una duración (brotes) de 10 a15 días, desaparición sola, sin medicación. Examen físico dentro de la normalidad. (Favor ver foto clínica: DSCN3005.jpg – DSCN3002.jpg)
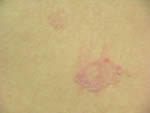 |
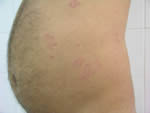 |
DSCN3005.jpg |
DSCN3002.jpg |
Laboratorio convencional dentro de la normalidad
RX de tórax dentro de la normalidad.
KOH. Negativo, Cultivo en Sabouraud no crecimiento
Biopsia: (Favor ver microfotografía: DSCN3047.jpg – DSCN3049.jpg) hiperqeratosis ortoquerfatotica, moderada disminución del espesor de la epidermis, espongiosis acentuada con formación de vesiculas intraepidermicas baja, la mayoría de ella llenas de polimorfos nucleares neutrófilos. No se detectan neutrófilos en dermis papilar; Infiltrados linfocitico perivascular superficial moderado. Patrón de dermatitis espongiótica pustulosa
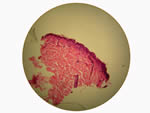 |
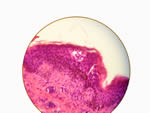 |
DSCN3047.jpg |
DSCN3049.jpg |
Si desea enviar un comentario de este caso clic aquí
|
1.2.- Reto terapeutico. Enrojecimiento en punta nasal con más de 6 años de evolución. Presentado por Rolando Hernández Pérez (Dermatólogo), Carmen J. Bastidas Montilla (Dermatólogo), Virginia Contreras de Tabares (Anatomopatólogo). Clínica Ntra. Señora del Pilar. Barinas. Venezuela |
Paciente de 17 años de edad, natural y procedente de la ciudad de Barinas, estudiante, quien consulta por “nariz roja” refiere que desde hace aproximadamente 2 años la punta nasal se enrojece frecuentemente y en los últimos meses éste (eritema) ha sido continuo acompañado de tumefacción moderada (aumento de volumen) y siente “nodulito” internos. Presenta un aumento importante de la oleosidad en cara y cuero cabelludo.
Examen físico dentro de la normalidad.
Laboratorio convencional dentro de la normalidad.
Se solicitó Resonancia Magnética (en espera)
Biopsia anterior (tomada por otro dermatólogo): fue reportada sin cambios importantes.
Se revisa la misma y encontramos: y se encuentra una dilatación vascular importante en dermis papilar y media, sin infiltrado inflamatorio.
Actualmente este cuadro es compatible con una telangiectásia nevoide
¿Cual es su tratamiento.?
Si desea enviar un comentario de este caso clic aquí
|
1.3.- Reto diagnostico y terapéutico. Erupción maculo-papulosa-pustulosa, muy pruriginosa em pubis. Representado por Carmen J. Bastidas Montilla (Dermatólogo). Lendy Paredes de Vega (Micólogo). Marisela Acosta Casanova (Anatomopatólogo). Hospital General “Dr. Luis Razetti”, Barinas. Venezuela |
Paciente femenina de 21 años de edad, natural y procedente de la ciudad de Barinas, consulta por presentar, placa bien delimitada localizada en región pubiana, con la presencia de pápulas y excoriaciones en su superficie y pápulas umbilicadas escasas en zona proximal de muslos, de aproximadamente 2 semanas de evolución, (Favor ver foto clínica: DSCN0512.jpg – DSCN0515.jpg) tratada por infectólogo quien le había realizado cultivo bacteriano con aislamiento de S. aureus, por lo que le indica tratamiento con Cefadroxilo, AINES, sin mejoría clínica, en la primera consulta dermatológica se le realiza biopsia y se indica esteroide de deposito y tópico, además de Ciprofloxacina, con control en una semana sin obtener buena respuesta. Posteriormente se toma muestra para estudio micológico reportando el examen directo hifas hialinas arrosariadas y artrosporadas abundantes, el cultivo de Sabouraud crece un T rubrum. Se indica tratamiento con itraconazol y bifonazol, con mejoría discreta.
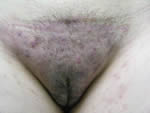 |
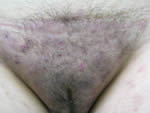 |
DSCN0512.jpg |
DSCN0515.jpg |
Rutina de lab. DLN. VDRL y HIV negativos.
Biopsia: (Favor ver microfotografía: DSCN3066.jpg – DSCN3067.jpg) Ortoqueratosis laminas focalmente compacta. Discreta acantosis, con hiperplasia irregular del epitelio de revestimiento; en dermis papilar infiltrado inflamatorio mononuclear escaso; en dermis reticular y profunda formación de granuloma mal delimitado, constituido principalmente por histiocitos modificados en células epiteliodes. No se visualizan estructuras fúngicas. No se hizo coloraciones especiales.
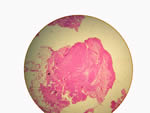 |
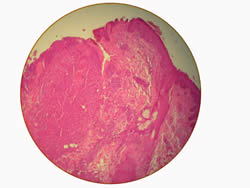 |
DSCN3066.jpg |
DSCN3067.jpg |
ID: Reacción inflamatoria granulomatosa inespecífica
Agradecemos comentarios
Si desea enviar un comentario de este caso clic aquí
|
|
2.- RESPUESTA A LOS CASOS CLÍNICOS ANTERIORES PRESENTADOS EN LA EDICIÓN Nº 118 DEL VIERNES 30/06/2006) |
|
2.1 Reto terapeutico. ¿Como manejamos una Ocronosis?. Dres Jaime Piquero Martin, Edgar la Rotta Higueras. Clínica Sanatrix Caracas Venezuela.
|
Paciente de 50 años quién recibio múltiples depigmentantes para el manejo del melasma, incluyendo dermoexfoliaciones, produciendo una mayor pigmentación ( Ver foto clínica). Ante la sospecha de estar en presencia de una ocronosis se toma biopsia ( Ver anexo).
Diagnóstico: Ocronosis
Se trae este reto terapéutico para oír sugerencias.
|
click
aquí para leer este caso (1.1) en la edición 118
Comentarios:
Se trata de una ocronosis exógena, trataríamos con Dermabrasión + láser de CO2.
Exogenous Ochronosis: An Update on Clinical Features, Causative Agents and Treatment Options. Levin, Ch. Maibach, H. Am J Clin Dermatol 2001; 2 (4): 213-217.
Eduardo Burbano
Daniel Burbano
Pasto. Colombia
-----------------------------------------------
La OCRONOSIS es una hiperpigmentación no melánica que ocurre después del uso prolongado de la hidroquinona, fenol o resorsinol y resulta de la inhibición de la oxidación del ácido homogentísico en la piel en donde se acumula y se polimeriza formando pigmento ocronótico, El tratamiento casi siempre es insatisfactorio. Sabemos que uno de los más usados métodos hoy día es el láser, y dentro de ellos es e Q-switched Nd:YAG y el de Q-switched Alexandrita (755 nm) uno de los tratamientos con láser a los que mejor responde estos pacientes.
J Drugs Dermatol. 2006 Jan;5(1):80-1. |
|
Exogenous ochronosis.
Huerta Brogeras M, Sanchez-Viera M.
Department of Dermatology University Hospital Gregorio Maranon, Madrid.
We describe a case of a 70-year-old woman who had been using a skin-lightening cream containing hydroquinone for a previous diagnosis of melasma. She presented a hyperpigmentation predominantly on her cheeks and eyebrows. The biopsy showed deposition of yellow-brown globules in the dermis. A diagnosis of exogenous ochronosis was made. An attempt of treatment using a Q-switched Nd:YAG laser has been initiated recently.
Dermatol Surg. 2004 Apr;30(4 Pt 1):555-8. |
Related Articles,
Links |
Treatment of exogenous ochronosis with a Q-switched alexandrite (755 nm) laser.
Bellew SG, Alster TS.
New Jersey Medical School, Newark, New Jersey, USA.
BACKGROUND: Exogenous ochronosis is a cutaneous disorder characterized by blue-black or slate-gray hyperpigmentation resulting from the prolonged use of certain topical agents, most commonly hydroquinones. It is notoriously difficult to treat. OBJECTIVE: To report the effectiveness of a quality-switched (QS) 755-nm alexandrite laser in treating hydroquinone-induced exogenous ochronosis. METHODS: Hydroquinone-induced exogenous ochronosis in two patients was treated with a QS alexandrite laser. The first patient received six treatments (average fluence=7.8 J/cm(2)) at 2-month intervals. The second patient received four treatments (average fluence=6.9 J/cm(2)) at 4-month intervals. Biopsies of lesional skin were obtained before and after laser treatment for histologic evaluation. RESULTS: Significant lightening of the pigmented skin areas was achieved in both patients without scarring or textural changes. Decreased dermal pigmentation was observed on histologic examination of treated skin specimens. CONCLUSION: The QS alexandrite laser can effectively treat exogenous ochronosis without untoward side effects.
Saludos cordiales:
Rolando Hernández Pérez
Hospital General “Dr. Luis Razetti”
Barinas. Venezuela.
|
2.2 Reto terapeutico Mastocitoma ¿ Que hacer? Dres Jaime Piquero Martin, Edgar la Rotta Higueras. Clínica Sanatrix. Caracas Venezuela
|
Niño de 6 años quien presenta placa tumoral en planta de pie izquierdo de 1.5 cm de diámetro dolorosa al caminar, sin signo de Darier. Ante la sospecha que no se trataba de una verruga plantar gigante se decide tomar biopsia la cual corresponde a un Mastocitoma solitario |
click aquí
para leer este caso (1.2) en la edición 118
Comentarios:
Conducta: Extirpación completa, por que se han informado casos de anafilaxia severa incluso casos de muerte por anafilaxia por estimulación de estos tumores cuando estan en áreas de presión como en este caso.
Murphy M. Walsh D. Drumm B. Watson R. Bullous Mastocytosis: A fatal Outcome. Pediatric Dermatology Vol.16, # 6, 452-455, 1999.
Eduardo Burbano
Daniel Burbano
Pasto. Colômbia
-----------------------------------------------
En este caso al ser una lesión de 1,6 cm de diámetro, recomiendo la extirpación quirúrgica, siempre recordando que una cicatriz en planta del pié puede producir dolor y distorsión al caminar. La otra sugerencia es observar y esperar un poco más de tiempo.
Saludos:
Rolando Hernández Pérez
Carmen Bastidas Montilla
Hospital General “Dr. Luis Razetti”
Barinas. Venezuela
|
2.3 ¿QUEILITIS ACTINICA LIQUENOIDE?. Dres. Matamoros Gabriel, Ruiz Mariangelica, Perez- Alfonzo Ricardo, Reyes Oscar. Instituto de Biomedicina Caracas Venezuela |
Paciente de sexo femenino, de 27 años, Natural y procedente de Caracas, Ocupación del Hogar. Consulta por presentar desde hace 5 años, lesión ulcerada, descamativa con sensación de ardor en labio y tratamientos previos con aciclovir |
click aquí
para leer este caso (1.3) en la edición 118
Comentarios:
Las Queilitis son generalmente precursoras de carcinoma Espinocelular, debemos eliminarla de cualquier forma; sugiero Vermilectomia.
Dr. Luis Alcantara Contreras
Crujano Bucal
Hospital General Dr. Luis Razetti”
Barinas. Venezuela
|
2.4.- Curiosa respuesta al DNCB. Dres Jaime Piquero-Martín, Edgar la Rotta Higueras. Clinica Sanatrix. Caracas Venezuela |
Se trata de paciente femenina de 18 años con múltiples verrugas vulgares por lo que se decide colocar DNCB al 1% en acetona. A la segunda aplicación luego de la sensibilización presenta placa eritematosa infiltrada semejante clínicamente a un granuloma anular en cara anterior de antebrazo, donde no se le había colocado el DNCB. Se toma biopsia en donde se observa: epidermis, espongiosis con vesiculopustula intraepidermica que contiene infiltrado mixto de linfomononucleares y polimorfonucleares con restos celulares. En dermis dilatación y congestión de pequeños vasos, extravasación eritrocitaria, edema intersticial e intenso infiltrado linfomononuclear perivascular, intersticial y perianexial. Hialinizacion del colágeno
|
click aquí
para leer este caso (1.4) en la edición 118
En lo referente al caso de reacción extraña al DNCB(o palabras similares) se trata muy probablemente de una dermatitis por contacto al DNCB el cual cayó (accidentalmente sin duda) en esa zona. Pudo haber sido en la última aplicación (probable) pero también en una anterior la cual se reactivó después de un tiempo de latencia. El aspecto parece característico de “gota chorreada” A veces se desprenden gotitas al mover el aplicador y caen en sitios impredecibles.
Mauricio Goihman
Caracas. Venezuela
|
3.- COMENTARIOS SOBRE CASOS DE EDICIONES VIEJAS |
3.1 "AMILOIDOSIS GENERALIZADA EN UN PACIENTE CON HEPATITIS B (HEPATITIS CRONICA ACTIVA)". Presentado por: Rolando Hernández Pérez (Médico dermatólogo). Carmen J. Bastidas Montilla (Médico Dermatólogo), Virginia Contreras de Tabares (Anatomopatólogo), Hospital general “Dr. Luis Razetti”, Barinas. Venezuela. |
Estimados Doctores:
Helioterapia (sol) o PUVA o UVB de banda estrecha. Intentaria ademas Colestiramina.
cordial saludo
Angela seidel
Armenia – Colombia
|
4.-
PREGUNTAS |
4-1) Controlamos a un paciente con Psoriasis y Síndrome de Down de 34 años de edad, Psoriasis que compromete el 40% de su cuerpo: Laboratorio convencional y pruebas hepáticas normales. Examen físico dentro de la normalidad.
Hemos decidido tratarlo con Metotrexato parenteral.
Preguntamos: ¿hay alguna contraindicación?
4-2) Paciente de 34 años de edad con DERMATITIS ATÓPICA del adulto, atópico desde la infancia. Desde hace 1 año, cada 4-5 meses viene presentando edemas dolorosos de la cara (mejilla, frente, labios) sin prurito interpretado clínicamente como Angiedema asociado a Dermatitis atópica.
Ha sido tratado por medicina interna como celulitis con antibiótico. Laboratorio convencional dentro de la normalidad, pruebas inmunológicas normales.
Ha recibido diferentes tipos de medicamentos, es esteroide-dependiente (betametasona oral)
Hemos decidido usar inmunosupresores oral.
¿Cuál es su comentario o sugerencia?
4-3) ¿Cual es su mejor repelente tópico para insectos?
Por favor diga el nombre
Muchas gracias
|
5.- LA VOZ DEL DERMATÓLOGO (A Flor de Piel) |
El mayor accidente de metro de la historia de España.
El accidente de metro ocurrido este lunes en la ciudad española de Valencia causó consternación, llanto y preocupación, con al menos 41 personas muertas y más de medio centenar de heridos, es el mayor de la historia en este género en España.
A los colegas españoles y especialmente a los valencianos nuestras palabras de solidaridad en esta tragedia.
|
El loco e Casacoima
El 4 de julio de 1817, acorralado por los españoles en la laguna de Casacoima, Bolívar con un grupo muy pequeño de oficiales ve como único medio de salvación sumergirse en las aguas lodosas de la laguna. Allí, hundido en Casacoima, la mente de Bolívar se afiebra y empieza el loco a elucubrar: «Dentro de pocos días rendiremos a Angostura, y entonces... iremos a libertar a Nueva Granada, y arrojando a los enemigos del resto de Venezuela, constituiremos a Colombia. Enarbolaremos después el pabellón tricolor sobre el Chimborazo, e iremos a completar nuestra obra de libertar a la América del Sur y asegurar su independencia, llevando nuestros pendones victoriosos al Perú: el Perú será libre».
Los oficiales murmuran, entristecidos, creyendo que el Libertador se les ha vuelto loco, «sin más vestido que una bata, soñando en el Perú». Lo cierto es que ese loco de Casacoima poco después había tomado a Angostura, luego era Libertador de Nueva Granada, más tarde vence en Carabobo, en 1822 Quito es libre y en 1824 le dio la independencia al Perú
(Tomado de Efemérides Venezolanas)
|
La firma del Acta de Independencia e Venezuela.
El 5 de julio de 1811 el Congreso declara solemnemente la Independencia de Venezuela, «en el nombre de Dios Todopoderoso».
En el Acta se lee: «Nosotros, pues, a nombre y con la voluntad y la autoridad que tenemos del virtuoso pueblo de Venezuela, declaramos solemnemente al mundo que sus Provincias unidas son, y de hecho y de deben ser desde hoy, de derecho, Estados libres, soberanos e independientes y que están absueltos de toda sumisión y dependencia de la Corona de España o de los que se dicen o dijeren sus apoderados o representantes ...»
El Acta, elaborada por Juan Germán Roscio y Francisco Isnardi, fue aprobada el día 7 por todos los diputados, con la sola excepción del padre Manuel Vicente Maya, diputado por La Grita. Poco a poco la fueron firmando los representantes, hasta que el 18 de agosto estamparon las últimas firmas.
Es por esto que al referirse a la efeméride del 5 de julio no debe decirse «día de la firma del Acta de Independencia», porque no es verdad. Lo correcto es: 5 DE JULIO. DECLARACION DE LA INDEPENDENCIA.
(Tomado de Efemérides Venezolanas)
|
Los días 21-22-23 de Julio se celebrará en el Hotel Intercontinental de Santiago de Chile la reunión evaluatoria del RADLA/2006 . Por Venezuela asistirá Rolando Hernández Pérez |

Internacional de Terapeutica
Cartagena, Agosto 18 y 19 de 2006
|
Academia Nacional de Medicina
Actividades Mes de Julio 2006
Click en el siguiente enlace para leer:
Cortesia de: bitacoramedica.com --/ Blog de medicina y cultura.-
|
|
6.-Información científica de interes |
6.1 Pediatric Anogenital Warts: A 7-Year Review of Children Referred to a Tertiary-Care Hospital in Montreal, Canada |
Pediatric Dermatology
Volume 23 Page 199 - May 2006
doi:10.1111/j.1525-1470.2006.00218.x |
Volume 23 Issue 3 |
|
|
CLINICAL AND LABORATORY INVESTIGATIONS |
Pediatric Anogenital Warts: A 7-Year Review of Children Referred to a Tertiary-Care Hospital in Montreal, Canada |
Danielle Marcoux, M.D.*, Karine Nadeau, M.D.†, Catherine McCuaig, M.D.*, Julie Powell, M.D.*, and Luc L. Oligny, M.D.‡ |
Abstract: The objectives of this study were to delineate the clinical characteristics of a hospital-referred pediatric population infected with anogenital warts and to investigate the possible relationships between human papillomavirus types and the identified clinical characteristics. Over a 7-year period, 72 patients under the age of 12 years were seen at our dermatology clinic for anogenital warts, corresponding to a prevalence of 1.7/1000 in our patient population. Sixty-four percent (46/72) were girls. Congenital, prenatal, ascending infections occurred in two subjects. The onset of anogenital warts occurred before age 2 in 28% and between 2 and 6 years of age in 62% of children and tended to be younger in boys. We identified unusual cutaneomucosal serotypes human papillomavirus 7 and 57 (three and eight instances, respectively). The modes of transmission of anogenital warts in children cannot be identified either by the clinical appearance of the lesions or by human papillomavirus typing. We conclude that the best way to identify possible sexual abuse is still by history taking, careful assessment of the socio-clinical context, and physical examination.
Comentarios: |
En este interesante artículo de investigación clínico y laboratorial ( Verruga Ano-genital pediática: una revisión de 7 años en un Hospital de cuidado terciario en Montreal-Cánada) los autores concluyen que la mejor forma de identificar o diagnosticar ABUSO SEXUAL en estos niños es a través del interrogatorio o historia, así como por la evaluación por el asistente social y examen médico. De manera que la expresión clínica y el serotipo nos ayudaría para entender el modo de transmisión. En otro trabajo revisado recientemente pudimos entender que no es tan frecuente, como se suponía, la relación de abuso sexual y la verruga ano-genital. |
|
6.2 Verrucous Hemangioma Revisited |
Pediatric Dermatology
Volume 23 Page 208 - May 2006
doi:10.1111/j.1525-1470.2006.00219.x |
Volume 23 Issue 3 |
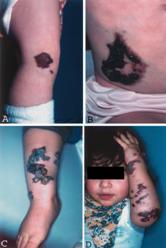
Foto de Hemangiomas Verrugosos |
|
Verrucous Hemangioma Revisited |
Lucile B. Tennant, M.D.*, John B. Mulliken, M.D.†, Antonio R. Perez-Atayde, M.D.*, and Harry P. W. Kozakewich, M.D.* |
Abstract: We analyzed the clinical and histopathologic characteristics of verrucous hemangioma, compared these findings to hyperkeratotic mimickers such as capillary-lymphatic malformation or capillary-venous malformation and angiokeratoma circumscriptum, and reconsidered whether the term verrucous hemangioma is appropriate in the current nosology of vascular anomalies. Fourteen similar-appearing localized hyperkeratotic vascular lesions were identified by one surgeon as either angiokeratoma, angiokeratoma circumscriptum, capillary-venous malformation, capillary-lymphatic malformation, or verrucous hemangioma. All lesions were located on an extremity, except for one lesion on the trunk, and were single or grouped and 2.6 to 8 cm in diameter. All were raised, red-to-purple, variably keratotic with irregular borders, and several manifested intermittent bleeding and oozing. Excision was performed at 4 months to 16 years of age. After histologic review, three lesions were designated as combined vascular malformations composed of capillaries, lymphatics, and veins, and none was designated as angiokeratoma. Eleven of 14 specimens met the histologic criteria for verrucous hemangioma: a hyperkeratotic epidermis with small, thick-walled, blood-filled vessels with multilamellated basement membrane involving the entire dermis as well as the subcutis. Immunostaining showed focal GLUT1 endothelial positivity (7/11) and low-level MIB-1 reactivity (8/11). Verrucous hemangioma has the accepted clinical features of vascular malformation, specifically presence at birth and proportionate growth. Microscopic features, such as thick vascular walls, multilamellated basement membrane, relatively uniform channel size, and GLUT1 immunopositivity are reminiscent of infantile hemangioma, particularly in its involutive phase. No firm conclusion seems possible as to whether verrucous hemangioma is a malformation or an indolent tumor, but clinical evidence favors the former category.
Comentarios.
Se estudiaron los aspectos clínicos e histopatológico de los HEMANGIOMAS VERRUGOSOS, comparando/diferenciando los hallazgos de hieprqueratosis que se observan en las malformaciones capilares-linfáticas o capilares-venosas y los angioqueratomas circunscritos y reconsiderar la terminología de Hemangioma Verrugoso. Los criterios histopatológicos , tales como engrosamiento de la pared vascular, aumento de las laminillas de la membrana basal, relativa uniformidad de los espacios o canales, y inmunopositividad GLUT1, nos recuerdan los hemangiomas infantiles, particularmente en la fase involutiva. No hay una conclusión firme para afirmar que los Hemangiomas Verrugosos son malformaciones o tumores. |
|
6.3 Quantification of para-phenylenediamine and heavy metals in henna dye |
Contact Dermatitis
Volume 55 Page 26 - July 2006
doi:10.1111/j.0105-1873.2006.00845.x |
Volume 55 Issue 1 |
|
|
Quantification of para-phenylenediamine and heavy metals in henna dye |
Ik-Joon Kang1 and Mu-Hyoung Lee1* |
Henna (Lawsonia inermis, family Lythraceae) is a shrub cultivated in India, Sri Lanka and North Africa and contains the active dye lawsone (2-hydroxy-1,4-naphthoquinone). Henna dye is obtained from the dried leaves, which are powdered and mixed with oil or water and are used to prepare hair and body dyes. Temporary henna tattoos are readily available worldwide, last on the skin for several weeks and offer a self-limited, convenient alternative to a permanent tattoo. The addition of para-phenylenediamine (PPD), which is widely recognised as a sensitizer, increases the risk of allergic contact dermatitis from henna tattoo mixtures, and a number of cases have been reported. We examined 15 henna samples available in Korea for the presence of PPD and heavy metals such as nickel, cobalt, chromium, lead and mercury using high-performance liquid chromatography (HPLC), atomic absorption spectroscopy (AAS), mercury analyser and inductively coupled plasma emission spectroscopy. PPD, nickel and cobalt were detected in 3, 11 and 4 samples, respectively |
Comentario: no es tan inocuo el tinte de Henna como nos dicen, en este estudio hecho en Corea y que puede corresponder con la Henna que usamos en Venezuela, pues la mayoría de este tinte extraído de las hojas un arbusto (Lawsonia ) cultivado principalmente en la India es importado de Asia y casi siempre viene mezclado con PPD y metales pesados (níquel, cromo, etc.) sustancias estas altamente sensibilizante. Recientemente la Dra. Paola Pasquali presentó un interesante caso en una niña quien estuvo en Porlamar y presentó un cuadro de dermatitis de contacto por tatuaje hacho con tinte de Henna. Yo tuve una experiencia similar con una joven de 15 años que después de un tatuaje en su pecho manifestó cuadro clínico de Dermatitis de contacto alérgica con sensibilización generalizada que ameritó su hospitalización por presentar manifestaciones sistémicas de hipotensión.
Saludos:
Rolando Hernández Pérez
|
|
7.- CLOSE UP |
En esta sección los residentes y lso colegas dermatólogos con solamente la imagen macroscópica (foto) debe hacer un diagnostico clínico, consideramos que es una forma de entrenamiento visual.
El Close up anterior (edición Nº 117 del viernes 23/06/200) corresponde a un Carcinoma Basocelular terebrante, lesión destructiva en profundidad, con invasión de músculo, hueso y otras estructuras. Este tumor con más de 10 años de evolución fue tratado con varias formas de terapia, sin resultado, actualmente la paciente presenta insuficiencia cardíaca global severa y diabetes de difícil manejo.
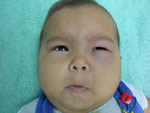
Hoy en esta edición Nº 119 presentamos otro Close up, niña de 5 meses de con edema bipalpebral unilateral, fiebre, irritabilidad. (Favor ver foto clínica DSCN3024.jpg)
|
|
8.- Piel latinoamericana en el Mundial de Futbol 2006 |
QUINIELA DERMATOLOGICA
Acumulado Semifinal
SEMIFINAL: 2 paises x 14 puntos/país acertado
Total puntos:
28 puntos.
Si su programa de correos no les permite el vinculo externo,
copien y peguen en su navegador la siguiente dirección:
Venezuela:
http://mundial.piel.com.ve/quiniela/resumen/venezuela_acumulado_semifinal.htm
Colombia:
http://mundial.piel.com.ve/quiniela/resumen/colombia_acumulado_semifinal.htm
Chile:
http://mundial.piel.com.ve/quiniela/resumen/chile_acumulado_semifinal.htm
Así quedaron las semifinales, ganadores según clasificación:

|
|
9.- ASOCOLDERMA |
En www.asocolderma.org puedes ver la nueva presentación del diseño de la pagina de Asocolderma, para facilitar su visita.
1) El CLUB DE REVISTAS de Junio de 2006.
2) El MINICASO 148 y los comentarios al 147
3)El DESAFIO No 7 y las respuestas al No 6
4)Las primeras PERLAS de Julio
5) El CHAT
6) Las NOVEDADES en Julio:
Estadísticas de Junio
PIEL-L LATINOAMAERICANA No 118 (Venezuela)
DERMLIST No 2001 (Brasil)
Un saludo,
Jairo Mesa Cock
|
|
10.- DERMLIST |
|
11. Foroderma |
Entre al mundo maravilloso del Foro dermatologico, Foro bibliografico y foro cirugía derma www.cirugiaderma.com coordinado por los Dres Mario Linares y paco Russo
|
12. Mancheta |
|

